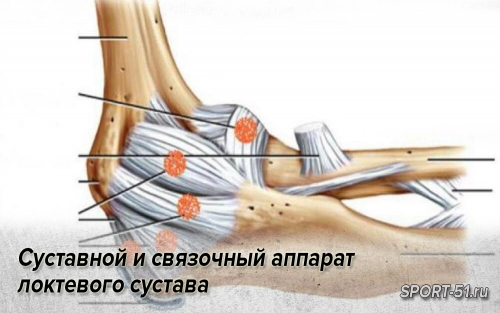
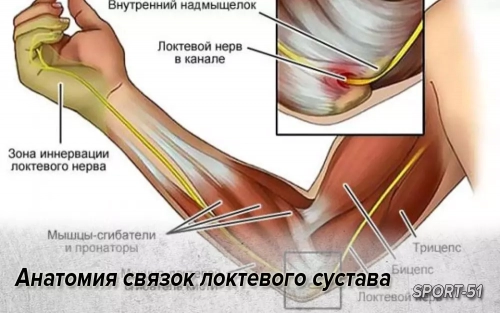
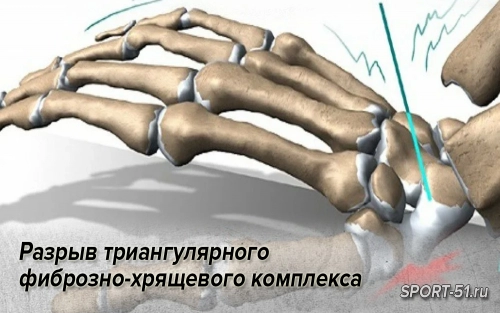
 Этот термин (triangular fibrocartilage complex – TFCC) был введен в 1981 году в англоязычной литературе. В состав этого комплекса входят слабо дифференцируемые тыльная и ладонная лучелоктевые связки, локтевая коллатеральная связка, суставной диск – так называемый карпальный мениск, а также сухожильное влагалище локтевого разгибателя кисти. Этот комплекс берет свое начало от локтевого края полулунной ямки суставной поверхности лучевой кости, направляется к локтевой кости, прикрепляется к ее головке и основанию головки шиловидного отростка.
Этот термин (triangular fibrocartilage complex – TFCC) был введен в 1981 году в англоязычной литературе. В состав этого комплекса входят слабо дифференцируемые тыльная и ладонная лучелоктевые связки, локтевая коллатеральная связка, суставной диск – так называемый карпальный мениск, а также сухожильное влагалище локтевого разгибателя кисти. Этот комплекс берет свое начало от локтевого края полулунной ямки суставной поверхности лучевой кости, направляется к локтевой кости, прикрепляется к ее головке и основанию головки шиловидного отростка.
Дистально он распространяется своими волокнами выше шиловидного отростка – коллатеральная локтевая связка, утолщается выше головки локтевой кости, образуя суставной диск. Дистально комплекс прикрепляется к трехгранной, крючковидной костям и основанию пятой пястной кости.
Травма может произойти при падении на пронированную чрезмерно разогнутую кисть или вследствие перелома дистального отдела лучевой кости. Также разрыв ТХФК может произойти при прямом ударе в область запястья с медиальной стороны, из-за сильного и резкого выкручивания кисти или большой осевой нагрузки на локтевую сторону кисти, например при опоре на кисть с ее отклонением в локтевую сторону.
При разрыве ТХФК человек испытывает боль в локтевой части запястья. Особенно интенсивными боли становятся при движениях кисти (в частности, при локтевом отклонении) или при попытке поднять вес. Наблюдается отек в области запястья, иногда при простых движениях слышен щелчок, к примеру, при повороте ручки двери. Как правило, боль усиливается во время двигательной активности и уменьшается в период спокойствия.
При подозрении на разрыв ТФХК врач обращает внимание на отёк предплечья и запястья. При пальпации определяется болезненность. Измеряется объем активных и пассивных движений в лучезапястном суставе. Наиболее эффективным методом диагностики (с коэффициентом точности 90%) разрыва ТХФК является МРТ.{banner_st-d-2}
Классификация
 Наиболее известной является классификация Palmer, согласно которой различают два вида патологических изменений: травматические и дегенеративные. Травматические повреждения TFCC в свою очередь подразделяются в зависимости от места разрыва. Дегенеративные разрывы – это результат хронической избыточной нагрузки на локте-запястный сустав. Дегенеративные повреждения классифицируют по локализации и по степени дегенерации TFCC, головки локтевой кости и костей запястья.
Наиболее известной является классификация Palmer, согласно которой различают два вида патологических изменений: травматические и дегенеративные. Травматические повреждения TFCC в свою очередь подразделяются в зависимости от места разрыва. Дегенеративные разрывы – это результат хронической избыточной нагрузки на локте-запястный сустав. Дегенеративные повреждения классифицируют по локализации и по степени дегенерации TFCC, головки локтевой кости и костей запястья.
Класс I: травматические повреждения
- А. Центральный разрыв,
- В. Ульнарный разрыв,
- С. Перелом шиловидного отростка.
Без перелома шиловидного отростка:
- С. Дистальный отрыв (от запястья),
- D. Лучевой отрыв.
С переломом сигмовидной вырезки/ без перелома сигмовидной вырезки.
Класс II: дегенеративные повреждения
- А. Поверхностное,
- В. Дегенеративный разрыв с хондральными изменениями на полулунной или локтевой кости,
- С. Дегенеративная перфорация с хондральным повреждением на полулунной или локтевой кости,
- D. Дегенеративная перфорация с хондральным повреждением на полулунной или локтевой кости и полулунно-трехгранной нестабильностью,
- Е. Дегенеративная перфорация с полулунно-трехгранной нестабильностью и ульно-карпальным артритом.
Лечение
 Первичное лечение болевого синдрома в области ульнарной ямки при стабильном ТХФК заключается в создании покоя, иммобилизации, назначении противовоспалительных препаратов. Для иммобилизации может использоваться короткая шина до локтевого сустава на 3-4 недели. Для уменьшения болей и ощущений дискомфорта могут быть полезными инъекции кортизона, который вводится в лучезапястный сустав со стороны порта 6-R.
Первичное лечение болевого синдрома в области ульнарной ямки при стабильном ТХФК заключается в создании покоя, иммобилизации, назначении противовоспалительных препаратов. Для иммобилизации может использоваться короткая шина до локтевого сустава на 3-4 недели. Для уменьшения болей и ощущений дискомфорта могут быть полезными инъекции кортизона, который вводится в лучезапястный сустав со стороны порта 6-R.
При постоянных симптомах, указывающих на разрыв TFCC, необходима артроскопия запястья и восстановление TFCC. Показания для оперативного лечения по поводу повреждений класса I являются разрывы, которые сочетаются с нейтральным или минус ульнарным анатомическим вариантом, с травмой (или подозрением на неё) в анамнезе, существенно мешают двигательной активности и не отвечают на консервативные методы лечения.
Реабилитация
При разрывах класса IА необходима иммобилизация шиной в течение недели. В последующие три недели пациенты носят съемную шину и должны избегать сильных сжатий и повторяющихся ротационных движений. В особых случаях может понадобиться особая программа реабилитации.
Для разрывов класса IB. IC, ID предплечье и запястье иммобилизируются гипсовой повязкой Muenster или осуществляется фиксация дистального отдела лучевой кости к дистальному отделу локтевой кости с помощью спиц. Спустя 4-6 недель шина для иммобилизации предплечья меняться на стандартную ещё на 4 недели. После иммобилизации назначаются физиотерапия, активные и пассивные движения, осторожные упражнения на растяжение.
Послеоперационное ведение повреждений классов IIA, IIB, IIC включает ношение съёмной короткой шины в течение 4 недель с активными упражнениями в течение 4-8 недель. Спицы удаляются амбулаторно на 6-8 неделе. Лечение продолжается, максимальное улучшение наблюдается примерно через 4 месяца.